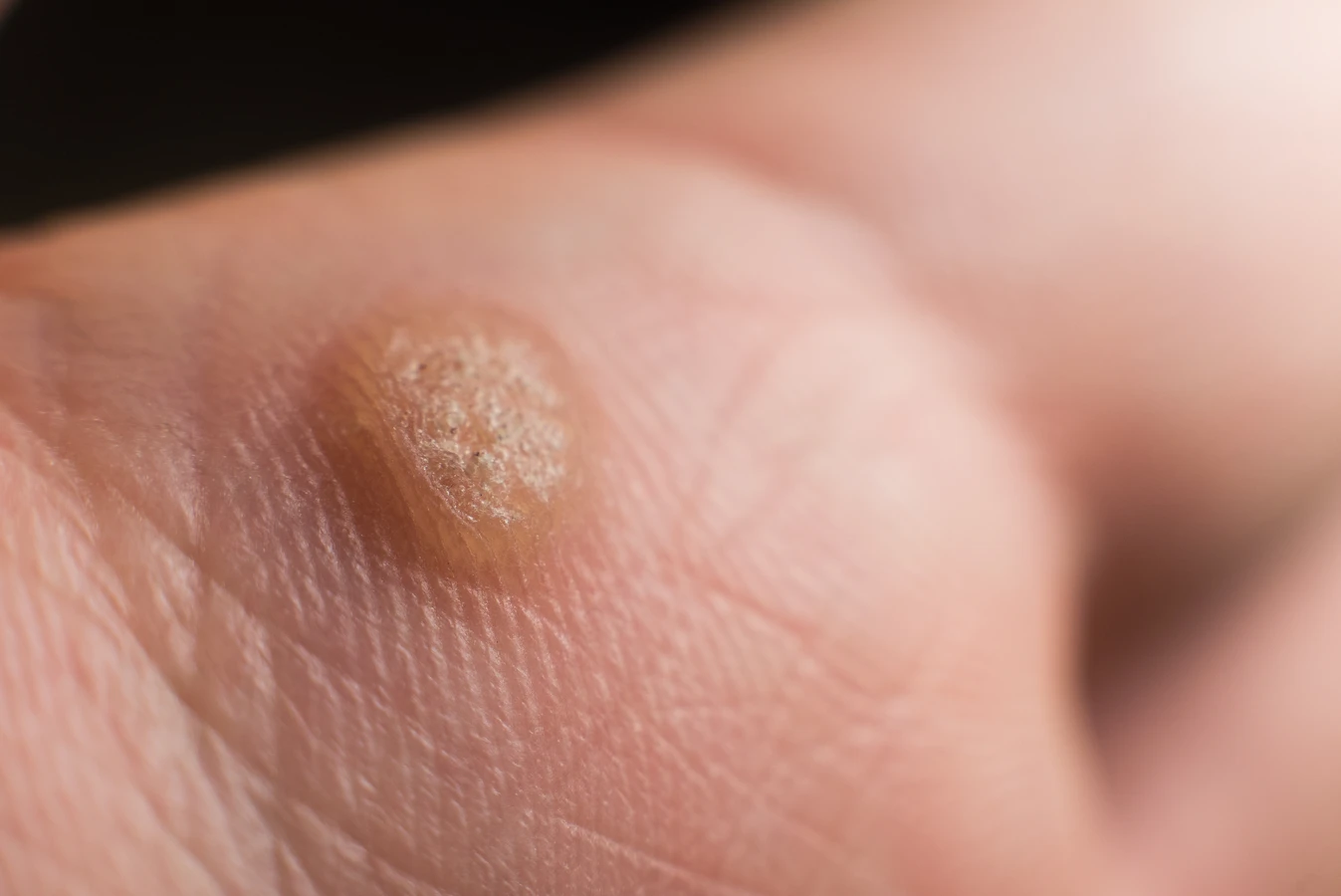
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Ich geneza tkwi w infekcji wirusowej, a konkretnie zakażeniu wirusem brodawczaka ludzkiego, w skrócie HPV (Human Papillomavirus). Wirus ten istnieje w wielu odmianach, a niektóre z nich mają predyspozycje do wywoływania brodawek w określonych lokalizacjach. Zakażenie HPV jest niezwykle powszechne i szacuje się, że większość ludzi w pewnym momencie swojego życia miała z nim kontakt. Jednakże, nie każde zakażenie wirusem HPV prowadzi do powstania widocznych kurzajek. Nasz układ odpornościowy jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży wywołać jakiekolwiek objawy skórne.
Kiedy jednak układ immunologiczny jest osłabiony, na przykład z powodu stresu, choroby, niedoborów żywieniowych lub przyjmowania leków immunosupresyjnych, wirus HPV może rozpocząć swoją ekspansję. Wirus atakuje komórki naskórka, powodując ich nadmierny wzrost i rogowacenie, co manifestuje się jako charakterystyczna, grudkowata zmiana na skórze. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się kurzajki, może być bardzo różny – od kilku tygodni do nawet kilku miesięcy. Ta zmienność sprawia, że czasem trudno jest jednoznacznie wskazać moment i miejsce, gdzie doszło do pierwszego kontaktu z wirusem.
Miejsca, w których najczęściej pojawiają się kurzajki, to dłonie, palce, stopy (brodawki podeszwowe), a także okolice twarzy i narządów płciowych (choć te ostatnie są wywoływane przez inne typy wirusa HPV i wymagają odrębnego podejścia). Różnorodność wirusów HPV oraz indywidualna reakcja układu odpornościowego sprawiają, że kurzajki mogą przyjmować różne formy – od małych, płaskich zmian, po większe, brodawkowate narośla o nierównej powierzchni. Zrozumienie tej podstawowej mechaniki powstawania kurzajek jest kluczowe do dalszego zgłębiania tematu.
Gdzie można zarazić się wirusem powodującym kurzajki
Wirus brodawczaka ludzkiego (HPV), odpowiedzialny za powstawanie kurzajek, jest obecny w środowisku i łatwo się rozprzestrzenia. Główną drogą transmisji jest bezpośredni kontakt ze skórą osoby zakażonej lub z powierzchniami, na których wirus przetrwał. Miejsca publiczne o podwyższonej wilgotności i temperaturze stanowią idealne środowisko dla wirusa. Baseny, sauny, szatnie, siłownie, a nawet wspólne prysznice to potencjalne punkty, gdzie można zetknąć się z HPV.
Wirus może przenosić się również pośrednio, poprzez kontakt z zanieczyszczonymi przedmiotami, takimi jak ręczniki, obuwie czy narzędzia do manicure i pedicure. Jeśli osoba z kurzajkami korzysta z tych samych narzędzi, co inne osoby, istnieje ryzyko przeniesienia infekcji. Szczególnie narażone są osoby z uszkodzoną skórą – drobne skaleczenia, otarcia czy pęknięcia naskórka stanowią „wrota” dla wirusa. Dlatego tak ważne jest dbanie o higienę rąk i stóp, a także unikanie chodzenia boso w miejscach publicznych.
Samoinfekcja, czyli przenoszenie wirusa z jednej części ciała na inną, jest również częstym zjawiskiem. Osoba, która ma kurzajkę na dłoni, może nieświadomie przenieść wirusa na stopę, dotykając jej po kontakcie z brodawką. Dzieci, ze względu na naturalną ciekawość i częstszy kontakt fizyczny, są szczególnie podatne na zakażenie. Mogą przenosić wirusa między sobą podczas zabawy, a także zarażać się od rodziców czy innych członków rodziny. Zrozumienie tych dróg transmisji pozwala na podejmowanie skutecznych działań profilaktycznych i minimalizowanie ryzyka zakażenia.
Oto główne miejsca, gdzie można zetknąć się z wirusem HPV:
- Miejsca publiczne o podwyższonej wilgotności: baseny, sauny, siłownie, szatnie, łaźnie, łaźnie publiczne.
- Wspólne prysznice i toalety, zwłaszcza w miejscach o niższym standardzie higieny.
- Bezpośredni kontakt ze skórą osoby zakażonej, na przykład podczas uścisku dłoni, jeśli na dłoni znajduje się kurzajka.
- Korzystanie ze wspólnych ręczników, obuwia, odzieży lub akcesoriów, które miały kontakt z wirusem.
- Narzędzia do manicure i pedicure używane w salonach kosmetycznych, jeśli nie są odpowiednio dezynfekowane.
- Place zabaw, zjeżdżalnie, klamki – wszędzie tam, gdzie wirus mógł przetrwać na powierzchniach.
- Kiedyś uważano, że kurzajki są związane z obecnością ropuch, co jest mitem.
Jak wirus HPV powoduje powstawanie kurzajek na skórze
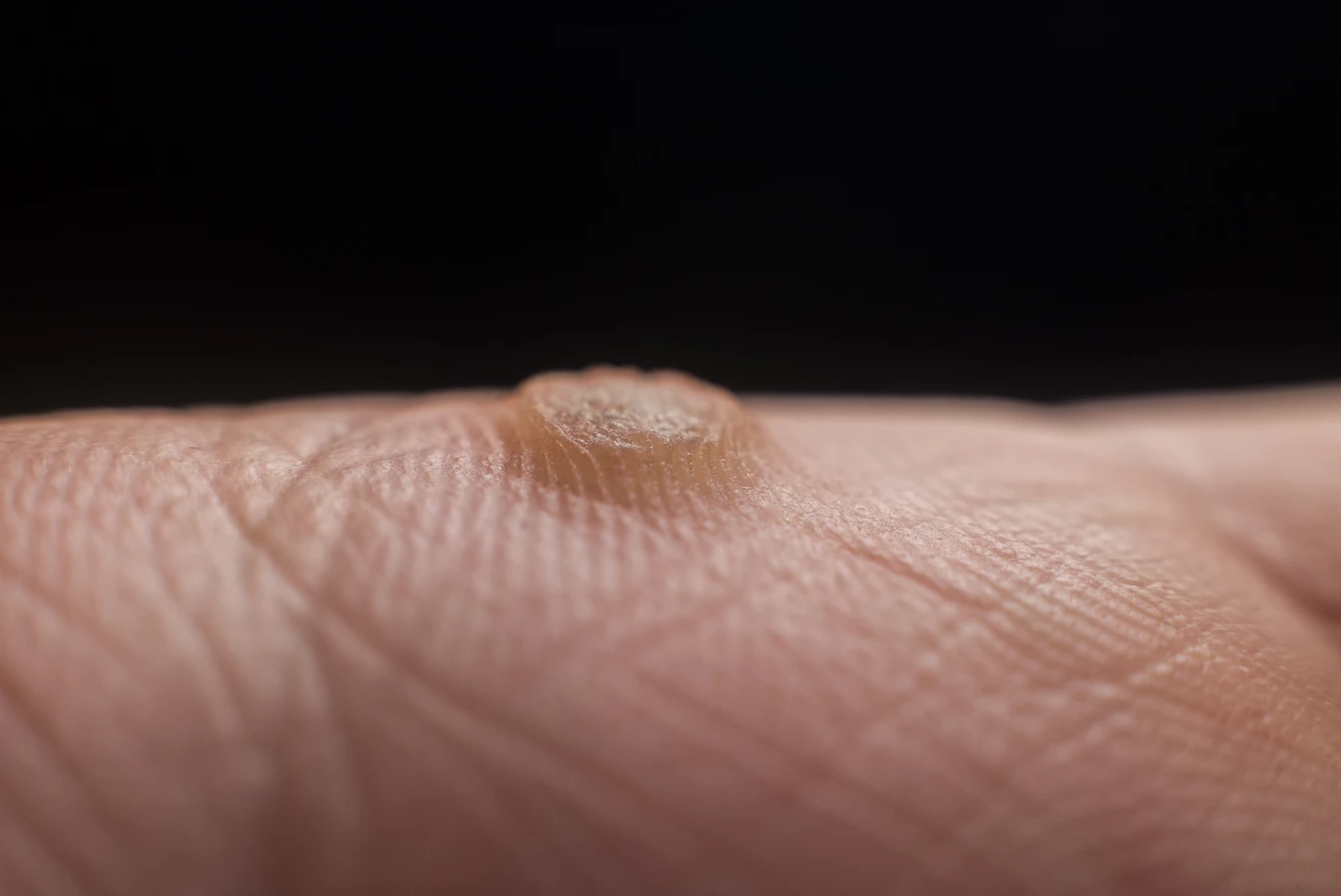
Wirus HPV infekuje przede wszystkim keratynocyty, czyli podstawowe komórki budujące naskórek. Po zakażeniu, komórki te zaczynają się nieprawidłowo dzielić i różnicować. Zamiast normalnego cyklu życia i złuszczania się, stają się one „fabrykami” wirusa. Ten nadmierny wzrost i nieprawidłowe dojrzewanie komórek naskórka prowadzi do powstania charakterystycznej, wypukłej zmiany. Powierzchnia kurzajki jest często szorstka i nierówna ze względu na nadmierne rogowacenie, czyli tworzenie się grubych warstw martwego naskórka.
Czas, jaki upływa od momentu zakażenia wirusem HPV do pojawienia się widocznej kurzajki, jest zmienny i zależy od wielu czynników. Okres inkubacji może trwać od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus namnaża się w komórkach, ale niekoniecznie wywołuje od razu widoczne zmiany. Nasz układ odpornościowy może przez długi czas skutecznie kontrolować obecność wirusa, hamując jego rozwój. Dopiero gdy odporność słabnie, wirus zyskuje przewagę i zaczyna manifestować się na skórze.
Warto również wspomnieć o różnorodności typów wirusa HPV. Istnieje ponad 100 różnych genotypów tego wirusa, a każdy z nich ma predyspozycje do infekowania określonych obszarów ciała i wywoływania specyficznych typów brodawek. Na przykład, typy HPV 1 i 2 często powodują brodawki zwykłe na dłoniach i stopach, podczas gdy inne typy mogą być odpowiedzialne za brodawki płaskie czy brodawki stóp o wyglądzie mozaiki. Ta specyficzność wirusów wpływa na lokalizację i wygląd powstających kurzajek.
Czynniki zwiększające ryzyko rozwoju kurzajek
Chociaż wirus HPV jest główną przyczyną powstawania kurzajek, nie każdy, kto się z nim zetknie, zachoruje. Istnieje szereg czynników, które mogą znacząco zwiększyć podatność organizmu na rozwój tej infekcji. Jednym z kluczowych czynników jest obniżona odporność. Układ immunologiczny odgrywa fundamentalną rolę w zwalczaniu wirusów, w tym HPV. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych (takich jak cukrzyca, HIV/AIDS), w trakcie chemioterapii, po przeszczepach narządów, czy przyjmujące leki immunosupresyjne, są znacznie bardziej narażone na rozwój kurzajek.
Stres, zarówno fizyczny, jak i psychiczny, również może negatywnie wpływać na funkcjonowanie układu odpornościowego. Długotrwały stres prowadzi do wydzielania kortyzolu, hormonu, który może osłabiać zdolność organizmu do walki z infekcjami. W okresach wzmożonego napięcia lub po przeżyciu traumatycznego wydarzenia, osoby mogą zauważyć pojawienie się nowych kurzajek lub rozrost istniejących.
Stan skóry ma również znaczenie. Uszkodzona skóra, nawet niewielkie skaleczenia, otarcia, pęknięcia czy zadrapania, staje się łatwiejszą drogą wejścia dla wirusa HPV. Dlatego osoby wykonujące prace manualne, narażone na drobne urazy skóry, lub cierpiące na schorzenia dermatologiczne, takie jak atopowe zapalenie skóry czy łuszczyca, są bardziej podatne na infekcje wirusowe, w tym na kurzajki. Szczególnie wrażliwe są okolice dłoni i stóp.
Wilgotne środowisko i uszkodzona skóra to idealne połączenie sprzyjające infekcji. Długotrwałe moczenie skóry, na przykład podczas pływania lub pracy w wilgotnych warunkach, może osłabiać jej naturalną barierę ochronną. To dlatego kurzajki często pojawiają się na stopach u osób korzystających z basenów, saun czy łaźni. Dzieci, ze względu na często jeszcze nie w pełni rozwinięty układ odpornościowy i skłonność do drapania się, są również grupą szczególnie narażoną.
Oto lista czynników zwiększających ryzyko rozwoju kurzajek:
- Osłabiony układ odpornościowy z powodu chorób przewlekłych, terapii lub leków.
- Przewlekły stres fizyczny lub psychiczny.
- Uszkodzenia skóry, takie jak skaleczenia, otarcia, pęknięcia, zadrapania.
- Choroby skóry, np. atopowe zapalenie skóry, łuszczyca.
- Częste i długotrwałe narażenie skóry na wilgoć.
- Niska higiena osobista i brak dbania o stan skóry.
- Bezpośredni kontakt z osobą zakażoną lub zakażonymi przedmiotami.
- Samoinfekcja – przenoszenie wirusa z jednej części ciała na inną.
- Niedobory witamin i minerałów wspierających układ odpornościowy.
Jak wirus HPV przenosi się między ludźmi i skąd biorą się kurzajki
Wirus brodawczaka ludzkiego (HPV) jest niezwykle zaraźliwy i może przenosić się między ludźmi na wiele sposobów. Podstawową drogą transmisji jest bezpośredni kontakt skóra do skóry. Kiedy zdrowa osoba ma kontakt z powierzchnią skóry, na której znajduje się kurzajka, wirus może przedostać się do jej organizmu, szczególnie jeśli na skórze tej osoby obecne są drobne uszkodzenia, takie jak skaleczenia, otarcia czy pęknięcia. Ten rodzaj kontaktu jest najbardziej prawdopodobny w przypadku brodawek zlokalizowanych na dłoniach, palcach czy stopach.
Innym częstym sposobem przenoszenia jest kontakt pośredni, czyli poprzez zakażone przedmioty i powierzchnie. Wirus HPV może przetrwać poza organizmem człowieka przez pewien czas, zwłaszcza w wilgotnym i ciepłym środowisku. Dlatego miejsca takie jak baseny, sauny, siłownie, szatnie, wspólne prysznice czy toalety stanowią idealne siedlisko dla wirusa. Kiedy osoba zakażona korzysta z tych miejsc, może pozostawić na powierzchniach wirusa, który następnie może zainfekować kolejną osobę. Dotyczy to również przedmiotów osobistych, takich jak ręczniki, obuwie, czy nawet narzędzia używane do manicure i pedicure, jeśli nie są one odpowiednio sterylizowane.
Szczególnym przypadkiem jest samoinfekcja, czyli rozprzestrzenianie się wirusa w obrębie własnego ciała. Osoba z kurzajką na jednej części ciała może nieświadomie przenieść wirusa na inne obszary skóry, na przykład podczas drapania, dotykania lub golenia. To tłumaczy, dlaczego kurzajki często pojawiają się w grupach lub rozprzestrzeniają się na inne części ciała. Dzieci, ze względu na naturalną tendencję do eksplorowania świata przez dotyk i częsty kontakt fizyczny z rówieśnikami, są szczególnie podatne na zakażenie.
Okres inkubacji, czyli czas od zakażenia do pojawienia się widocznej kurzajki, może być długi i wynosić od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus namnaża się w komórkach naskórka, a układ odpornościowy próbuje z nim walczyć. Kiedy odporność jest osłabiona, wirus ma większą szansę na wywołanie objawów. Różne typy wirusa HPV mogą również wpływać na lokalizację i wygląd kurzajek. Niektóre typy preferują skórę dłoni i stóp, inne mogą pojawić się na twarzy czy narządach płciowych.
Czy można zapobiegać powstawaniu kurzajek i skąd biorą się nawroty
Chociaż całkowite uniknięcie kontaktu z wirusem HPV jest trudne ze względu na jego powszechność, istnieją skuteczne metody zapobiegania powstawaniu kurzajek. Podstawą profilaktyki jest dbanie o higienę osobistą, zwłaszcza rąk i stóp. Regularne mycie rąk, szczególnie po powrocie do domu, po skorzystaniu z toalety publicznej czy po kontakcie z osobami chorymi, znacząco zmniejsza ryzyko zakażenia. Należy unikać dzielenia się ręcznikami, obuwiem, czy innymi przedmiotami osobistymi.
W miejscach publicznych, takich jak baseny, sauny, siłownie czy szatnie, zaleca się noszenie obuwia ochronnego, na przykład klapek. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie zakażonymi powierzchniami. Ważne jest również, aby unikać chodzenia boso w tych miejscach. Dbaj o stan skóry – utrzymuj ją nawilżoną i chroń przed uszkodzeniami. Szybkie opatrywanie drobnych skaleczeń i otarć może pomóc w zapobieganiu wniknięciu wirusa do organizmu.
Wzmacnianie układu odpornościowego jest kluczowe w walce z wirusami, w tym z HPV. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu to czynniki, które wspierają prawidłowe funkcjonowanie układu immunologicznego. Osoby z obniżoną odpornością powinny szczególnie dbać o te aspekty swojego życia.
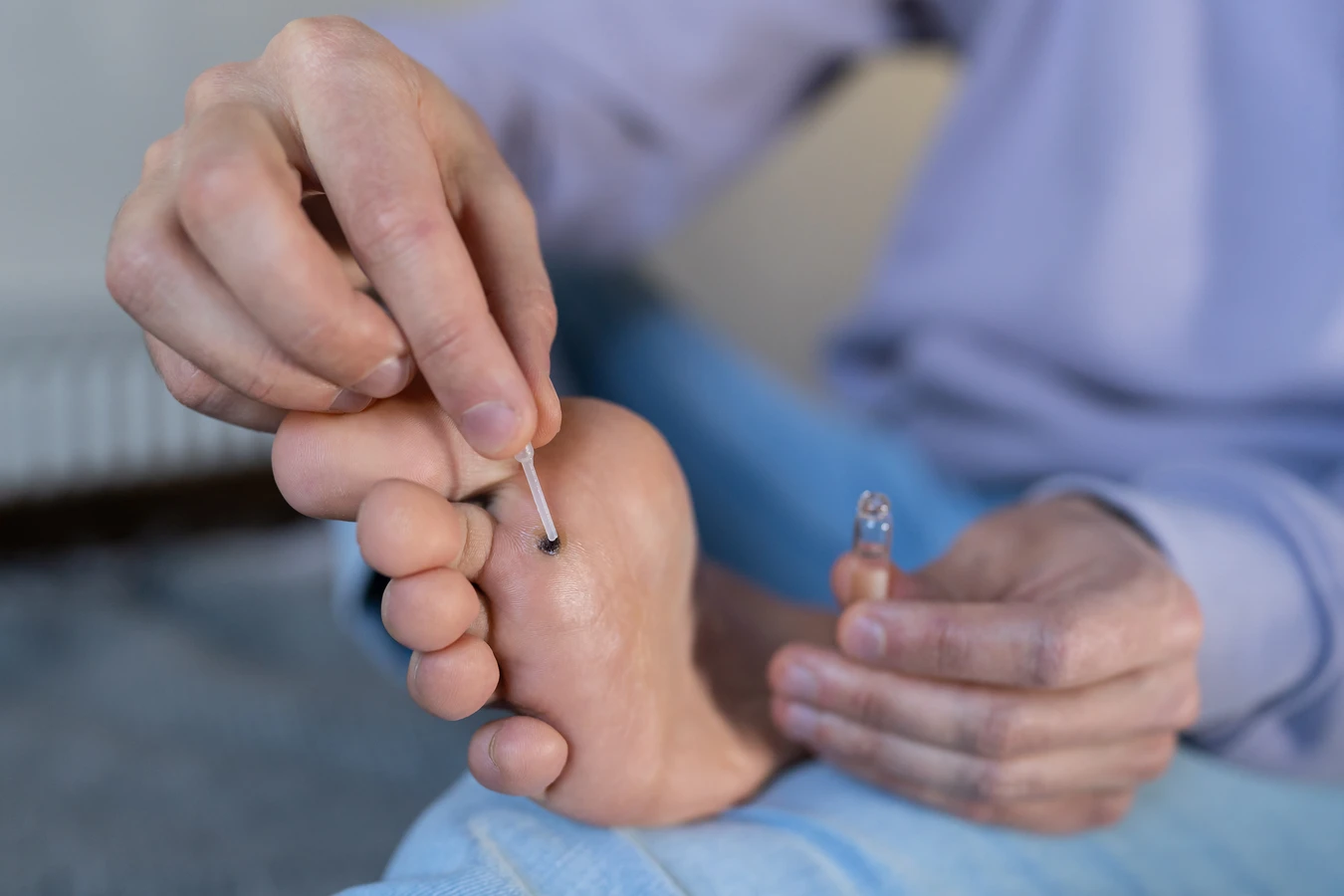
Nawroty kurzajek mogą być spowodowane kilkoma czynnikami. Po pierwsze, nawet po skutecznym usunięciu widocznej kurzajki, wirus HPV może pozostać w organizmie w stanie uśpienia. Kiedy układ odpornościowy ponownie osłabnie, wirus może reaktywować się i doprowadzić do powstania nowej zmiany. Po drugie, samoinfekcja może spowodować rozprzestrzenienie się wirusa na inne obszary skóry, prowadząc do pojawienia się nowych kurzajek.
Konieczne jest również zrozumienie, że kurzajki nie zawsze znikają samoistnie. Chociaż układ odpornościowy może w końcu zwalczyć wirusa, proces ten może trwać bardzo długo, a zmiany mogą być uciążliwe lub bolesne. Dlatego w przypadku pojawienia się kurzajek, zwłaszcza jeśli są liczne, bolesne, szybko się rozrastają lub pojawiają się w miejscach drażliwych, warto skonsultować się z lekarzem dermatologiem. Pomoże on dobrać odpowiednią metodę leczenia i doradzi w kwestii profilaktyki nawrotów.
Czy kurzajki są groźne dla zdrowia i jak odróżnić je od innych zmian skórnych
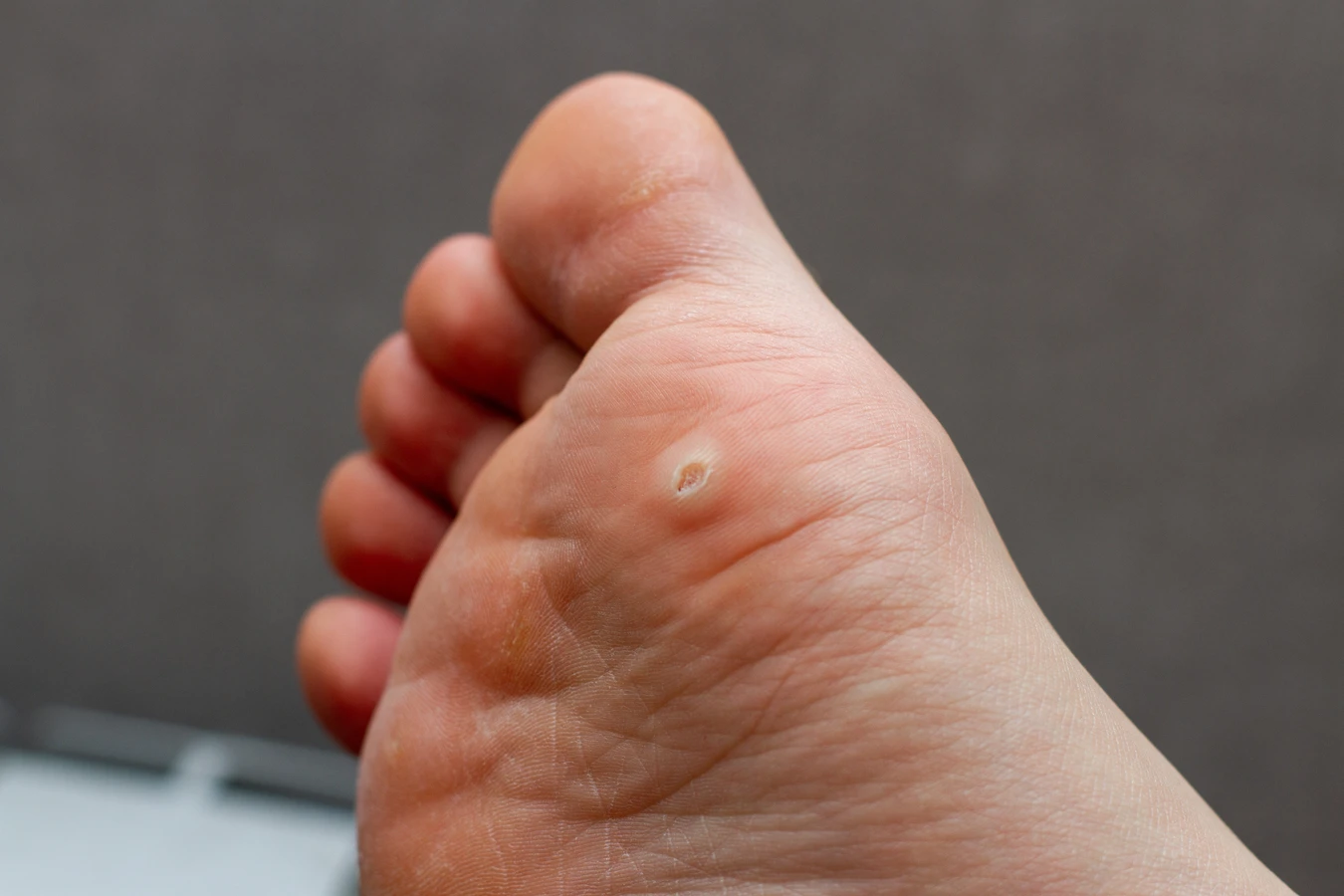
Kurzajki, wywoływane przez wirus HPV, zazwyczaj nie stanowią bezpośredniego zagrożenia dla zdrowia. Są to łagodne zmiany skórne, które choć mogą być uciążliwe i powodować dyskomfort, rzadko prowadzą do poważnych komplikacji zdrowotnych. Jednakże, w niektórych przypadkach, mogą wywoływać pewne problemy. Brodawki na stopach, zwane kurzajkami podeszwowymi, mogą powodować ból podczas chodzenia, utrudniając codzienne funkcjonowanie. W przypadku braku odpowiedniej higieny, kurzajki mogą ulec nadkażeniu bakteryjnemu, co może prowadzić do stanów zapalnych.
Istnieje również pewne ryzyko związane z typami wirusa HPV. Chociaż większość kurzajek jest spowodowana przez wirusy o niskim potencjale onkogennym, niektóre typy HPV, szczególnie te przenoszone drogą płciową, są powiązane ze zwiększonym ryzykiem rozwoju raka szyjki macicy, odbytu czy gardła. Jednakże, kurzajki skórne na dłoniach czy stopach zazwyczaj nie są wywoływane przez te same typy wirusów i nie zwiększają ryzyka zachorowania na nowotwory w ten sposób. Warto jednak zachować czujność i w przypadku wątpliwości skonsultować się z lekarzem.
Odróżnienie kurzajek od innych zmian skórnych może być czasem trudne, ponieważ wiele zmian ma podobny wygląd. Kluczowe cechy kurzajek to ich szorstka, nierówna powierzchnia, obecność drobnych czarnych kropek (zaskórników, które są zatrzymanymi naczyniami krwionośnymi) oraz fakt, że zwykle występują w skupiskach. Inne zmiany skórne, które mogą być mylone z kurzajkami, to:
- Odciski i modzele: Są to zazwyczaj twarde, gładkie zmiany skórne, powstające w wyniku nadmiernego nacisku lub tarcia. W przeciwieństwie do kurzajek, odciski mają zazwyczaj wyraźny rdzeń, a ich powierzchnia jest gładka.
- Włókniaki miękkie (papilloma cutis): Są to małe, miękkie narośla skórne, często o cielistym kolorze, które zazwyczaj zwisają na cienkiej „nóżce”. Występują częściej u osób starszych i nie są związane z infekcją wirusową.
- Grzybice skóry: Infekcje grzybicze mogą powodować zmiany skórne o różnym charakterze, w tym łuszczące się plamy, zaczerwienienie, a czasem nawet pęcherze. Mogą być mylone z kurzajkami, ale zazwyczaj towarzyszą im inne objawy, takie jak świąd.
- Pieprzyki (znamiona barwnikowe): Są to zazwyczaj łagodne zmiany skórne, które mogą mieć różny kształt, wielkość i kolor. W przeciwieństwie do kurzajek, pieprzyki są zazwyczaj gładkie i nie mają charakterystycznej, brodawkowatej struktury.
W przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, zawsze najlepiej skonsultować się z lekarzem dermatologiem. Profesjonalna diagnoza jest kluczowa dla właściwego leczenia i wykluczenia poważniejszych schorzeń.