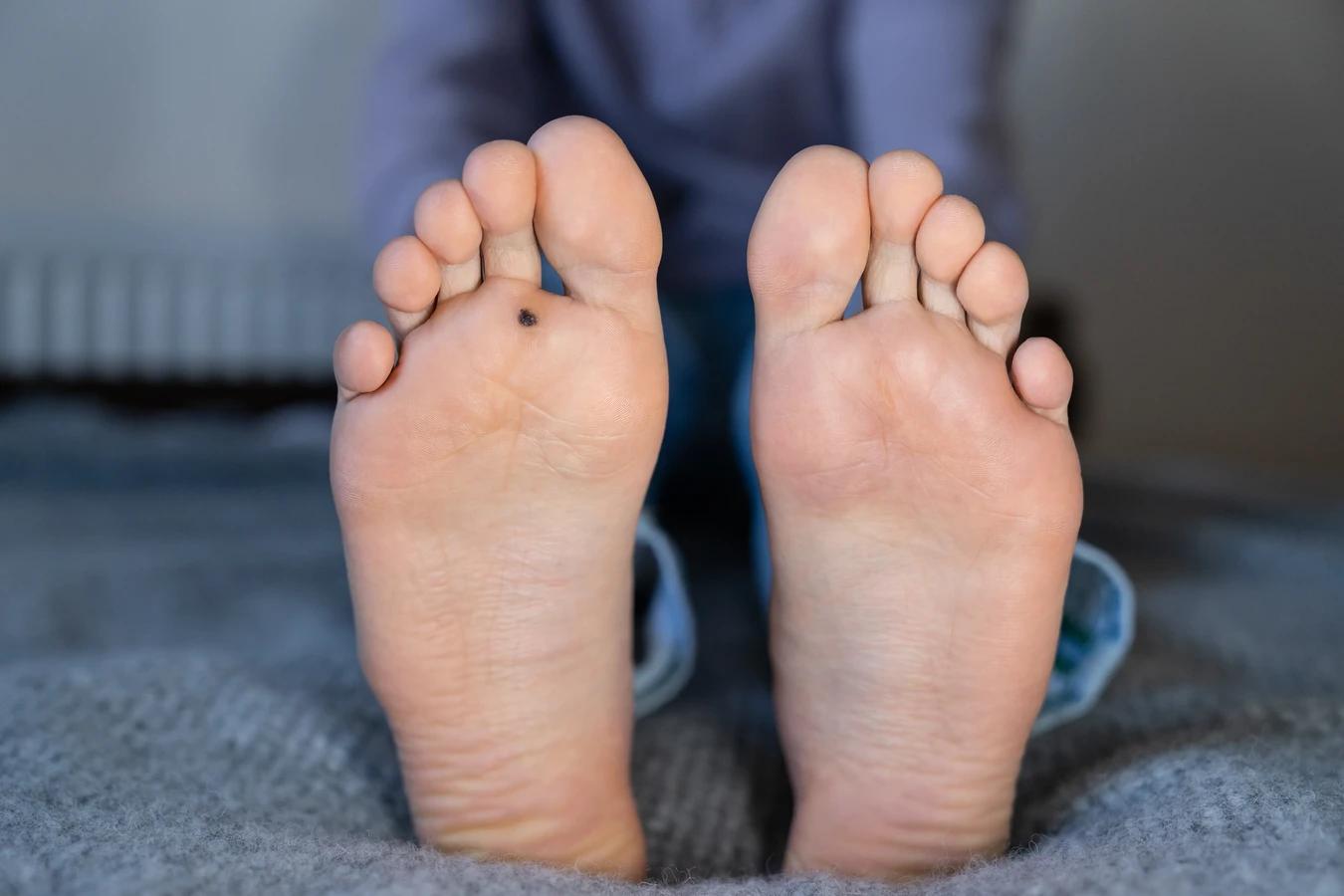
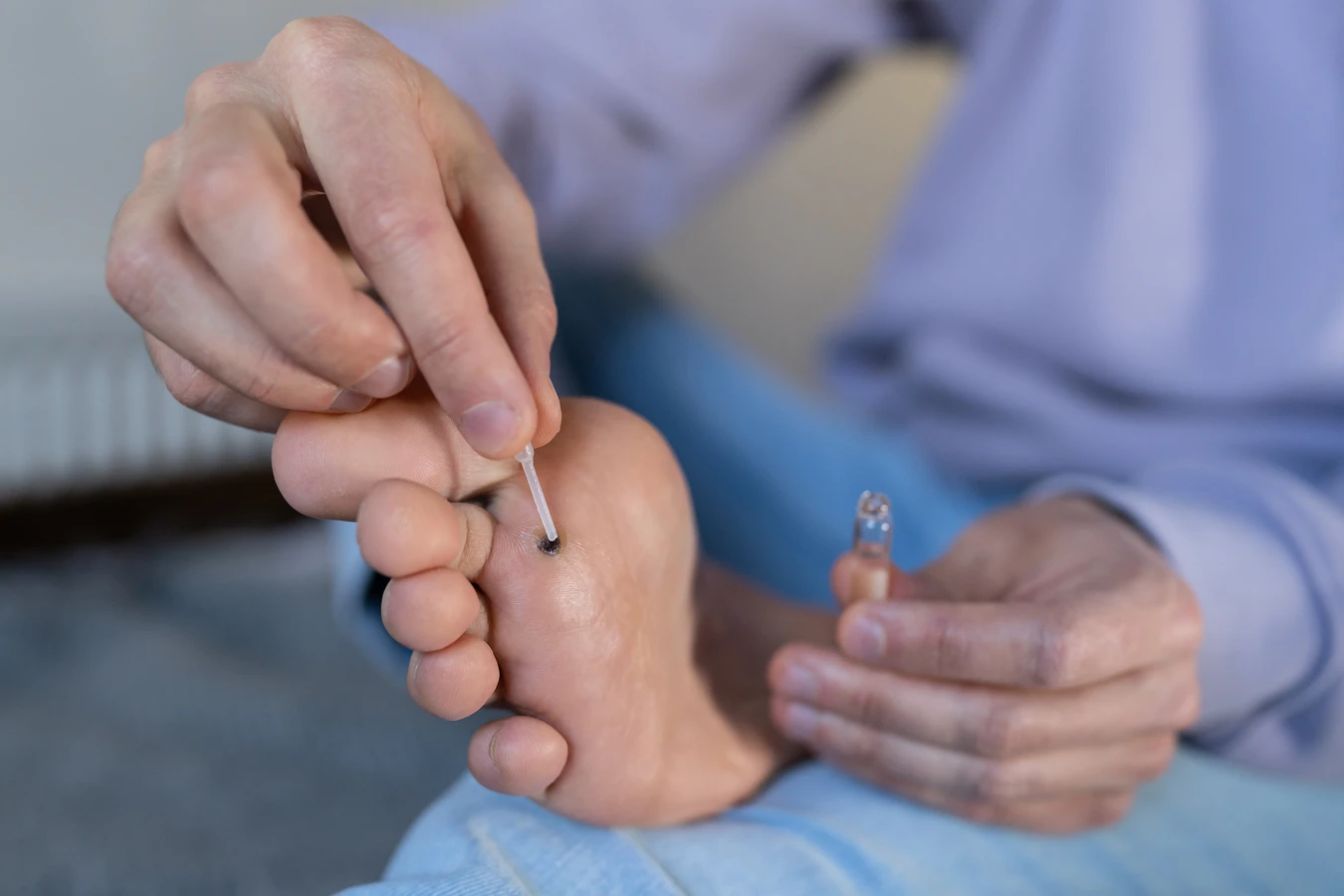
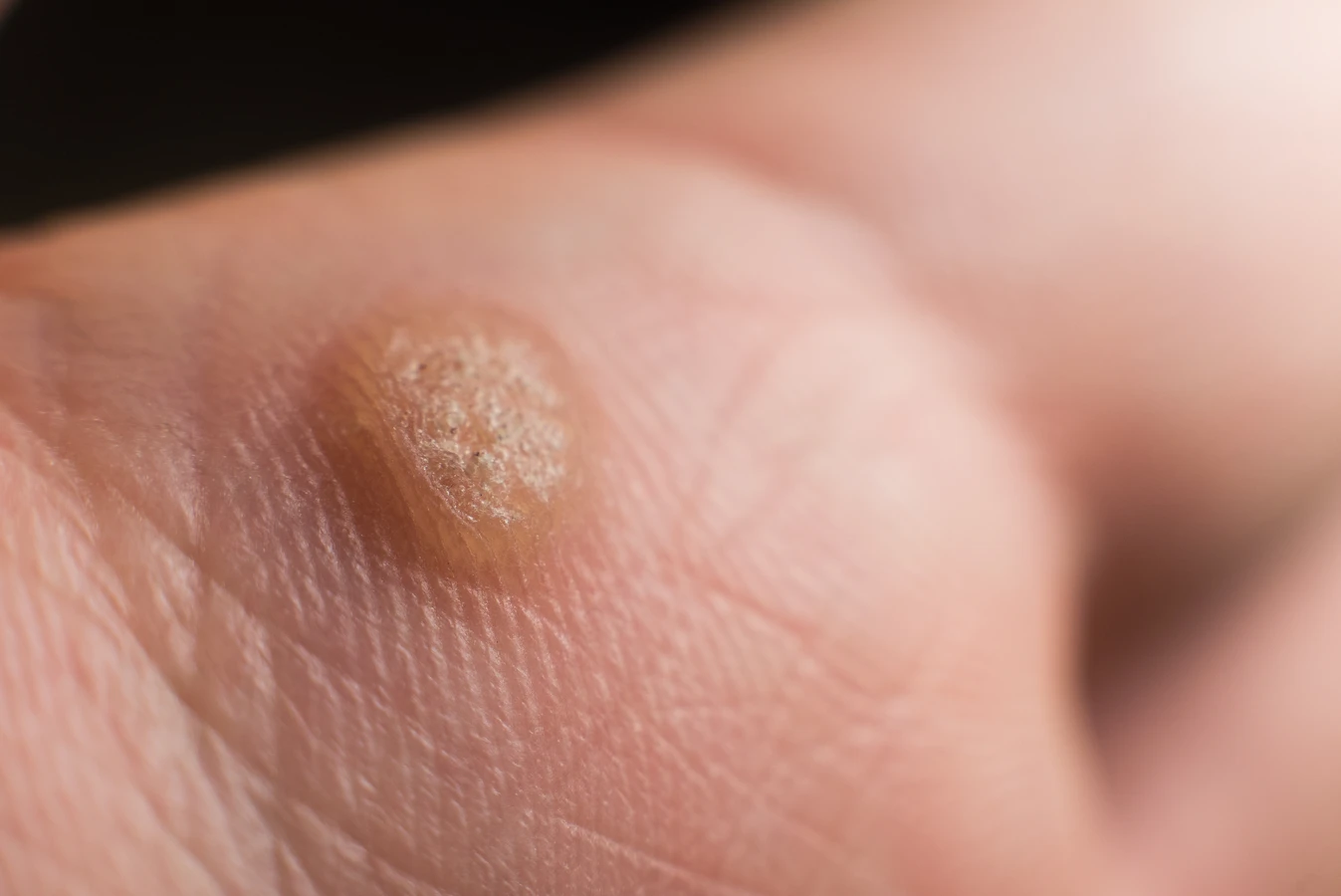
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się niemal w każdej części ciała. Ich obecność jest często źródłem dyskomfortu i chęci szybkiego pozbycia się ich. Zrozumienie przyczyn powstawania kurzajek jest kluczowe do skutecznego zapobiegania i leczenia. Głównym winowajcą tego nieestetycznego problemu jest wirus brodawczaka ludzkiego, powszechnie określany skrótem HPV. Ten wirus atakuje komórki naskórka, prowadząc do ich nadmiernego rozrostu i charakterystycznego, grudkowatego wyglądu brodawki.
Wirus HPV jest niezwykle powszechny i istnieje wiele jego typów, z których tylko niektóre wywołują kurzajki. Zakażenie zazwyczaj następuje poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez kontakt z przedmiotami, na których wirus przetrwał. Miejsca takie jak baseny, siłownie, szatnie czy ogólnodostępne prysznice stanowią idealne środowisko do rozprzestrzeniania się wirusa ze względu na wilgotne i ciepłe warunki. Uszkodzona skóra, nawet niewielkie skaleczenia czy otarcia, stwarza łatwiejszą drogę dla wirusa do wniknięcia do organizmu. Warto podkreślić, że obecność kurzajek nie zawsze świadczy o obniżonej higienie, ale raczej o podatności organizmu na zakażenie wirusem HPV.
Układ odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. U osób z silnym systemem immunologicznym, organizm często radzi sobie z infekcją samodzielnie, nawet bez widocznych objawów. Jednakże, w przypadku osłabienia odporności – na przykład w wyniku stresu, choroby, przyjmowania niektórych leków czy niedoborów żywieniowych – wirus może łatwiej namnażać się i wywoływać powstawanie kurzajek. Dzieci i młodzież, których układ odpornościowy wciąż się rozwija, są często bardziej podatne na infekcje HPV i powstawanie brodawek. Równie narażone mogą być osoby starsze lub cierpiące na choroby przewlekłe, które wpływają na kondycję ich układu immunologicznego.
Zrozumieć naturę wirusa HPV jako przyczynę pojawiania się kurzajek
Wirus brodawczaka ludzkiego (HPV) jest niezwykle zróżnicowaną grupą wirusów, liczącą ponad 150 typów. W kontekście powstawania kurzajek, interesują nas przede wszystkim te typy wirusa, które atakują skórę i błony śluzowe. Nie wszystkie typy HPV są jednakowo groźne; niektóre są związane z powstawaniem brodawek zwykłych, inne z brodawkami płciowymi, a jeszcze inne mogą przyczyniać się do rozwoju nowotworów. Dlatego tak ważne jest, aby w przypadku pojawienia się niepokojących zmian skórnych skonsultować się z lekarzem, który będzie w stanie prawidłowo zdiagnozować problem i zalecić odpowiednie leczenie.
Przenoszenie wirusa HPV jest zazwyczaj bierne. Oznacza to, że nie musimy mieć bezpośredniego kontaktu z widoczną kurzajką, aby się zarazić. Wystarczy kontakt z powierzchnią, na której wirus przetrwał. Potencjalnymi źródłami zakażenia są zatem miejsca publiczne o podwyższonej wilgotności i temperaturze, takie jak wspomniane już baseny, sauny, siłownie, ale także maty do ćwiczeń, ręczniki czy nawet podłoga w łazience. Wirus może przetrwać na tych powierzchniach przez pewien czas, czekając na dogodny moment do infekcji. Uszkodzona bariera skórna, choćby mikroskopijne zadrapanie czy otarcie, ułatwia wirusowi wniknięcie do organizmu i rozpoczęcie procesu namnażania się w komórkach naskórka.
Okres inkubacji wirusa HPV może być bardzo zmienny. Od momentu zakażenia do pojawienia się widocznych kurzajek może minąć od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus aktywnie namnaża się w komórkach skóry, co prowadzi do ich nieprawidłowego rozrostu. Warto również zaznaczyć, że osoby zakażone wirusem HPV mogą nie wykazywać żadnych objawów, a mimo to być nosicielami wirusa i potencjalnie zarażać innych. To sprawia, że walka z rozprzestrzenianiem się wirusa jest utrudniona i wymaga świadomości oraz odpowiednich środków ostrożności ze strony wszystkich.
Czynniki sprzyjające powstawaniu kurzajek i podatność organizmu
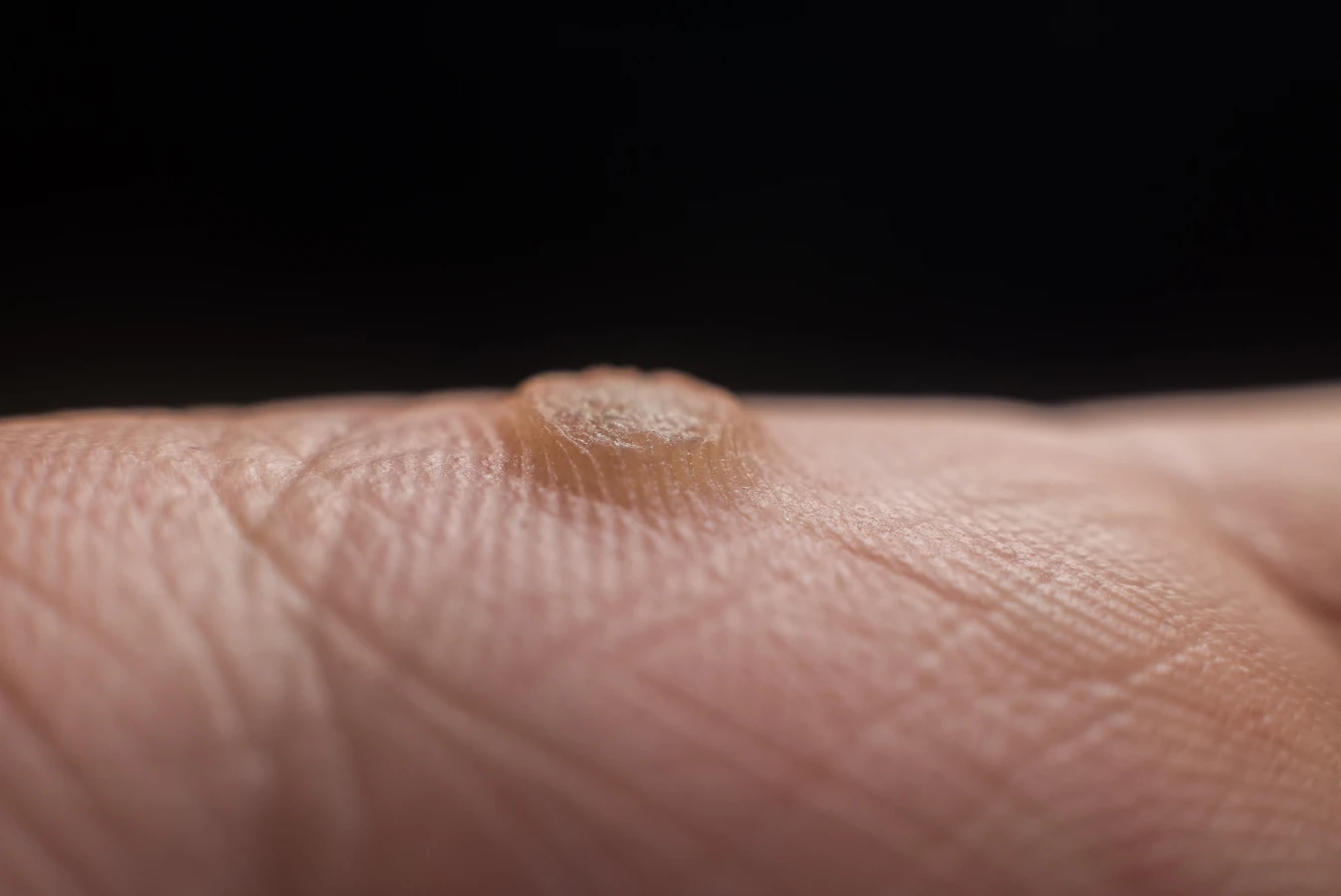
Uszkodzenia skóry stanowią otwartą bramę dla wirusa HPV. Nawet niewielkie skaleczenia, otarcia, pęknięcia naskórka czy zadrapania mogą stać się miejscem, gdzie wirus łatwo wnika do głębszych warstw skóry. Dlatego osoby pracujące fizycznie, narażone na częste urazy dłoni, lub osoby uprawiające sporty wymagające intensywnego kontaktu ze sprzętem lub podłożem, mogą być bardziej podatne na powstawanie kurzajek. Wilgotna i ciepła skóra, na przykład po długotrwałym zanurzeniu w wodzie, również staje się bardziej podatna na infekcje wirusowe, co wyjaśnia częstsze występowanie kurzajek na stopach u osób korzystających z publicznych basenów czy saun.
- Obniżona odporność organizmu wywołana chorobami lub przyjmowaniem leków.
- Częste mikrourazy i uszkodzenia naskórka, zwłaszcza na dłoniach i stopach.
- Długotrwałe narażenie skóry na wilgoć, co sprzyja namnażaniu się wirusów.
- Kontakt z osobą zakażoną wirusem HPV lub przedmiotami noszącymi ślady wirusa.
- Wiek – dzieci i młodzież są często bardziej podatne na infekcje wirusowe.
- Niewłaściwa higiena osobista, choć nie jest główną przyczyną, może sprzyjać rozprzestrzenianiu się wirusa.
Warto również zwrócić uwagę na czynniki środowiskowe. Miejsca, gdzie wirus HPV może łatwo przetrwać i się rozprzestrzeniać, takie jak wspomniane już wcześniej miejsca publiczne, stanowią potencjalne źródło zakażenia. Środki ostrożności, takie jak unikanie chodzenia boso w miejscach publicznych, stosowanie własnych ręczników i dbanie o higienę osobistą, mogą znacząco zredukować ryzyko infekcji. Jednak nawet przy zachowaniu najwyższej ostrożności, całkowite uniknięcie kontaktu z wirusem HPV jest trudne ze względu na jego powszechność w populacji.
Jak dochodzi do zakażenia wirusem HPV i pojawienia się kurzajek
Proces zakażenia wirusem HPV, który prowadzi do powstania kurzajek, rozpoczyna się od bezpośredniego kontaktu z wirusem. Wirus ten znajduje się na powierzchni skóry osoby zakażonej, a także na przedmiotach, z którymi miała ona kontakt. Gdy wirus zetknie się z naszą skórą, szczególnie jeśli jest ona uszkodzona – na przykład przez drobne skaleczenie, zadrapanie, pęknięcie naskórka czy otarcie – ma ułatwioną drogę do wniknięcia do organizmu. Komórki naskórka, które stanowią barierę ochronną, zostają w ten sposób „pokonane”, a wirus zaczyna się namnażać w ich wnętrzu.
Po wniknięciu do komórki, wirus HPV przejmuje nad nią kontrolę, zmuszając ją do produkcji nowych cząsteczek wirusa. Ten proces prowadzi do nieprawidłowego i przyspieszonego podziału komórek naskórka w miejscu infekcji. Z czasem, nadmierny rozrost tych komórek staje się widoczny jako charakterystyczna zmiana skórna – kurzajka. Jej wygląd może być różny w zależności od typu wirusa i lokalizacji, od małych, gładkich grudek po większe, brodawkowate narośla.
Istotnym aspektem jest to, że wirus HPV jest bardzo powszechny. Szacuje się, że większość populacji w pewnym momencie swojego życia zostanie zakażona jednym lub więcej typami wirusa HPV. To oznacza, że ryzyko kontaktu z wirusem jest wysokie. Wirusy HPV mogą przetrwać na powierzchniach, takich jak podłogi w łazienkach, maty do ćwiczeń, ręczniki czy nawet klamki, przez pewien czas, co stwarza dodatkowe możliwości zakażenia, zwłaszcza w miejscach o podwyższonej wilgotności i temperaturze, takich jak baseny, siłownie czy szatnie. Dlatego tak ważne jest stosowanie podstawowych zasad higieny i unikanie chodzenia boso w miejscach publicznych.
Różne lokalizacje kurzajek i ich związek z drogami zakażenia
Kurzajki mogą pojawiać się praktycznie wszędzie na ciele, ale pewne lokalizacje są bardziej typowe i często związane z konkretnymi drogami zakażenia. Najczęściej spotykamy je na dłoniach i stopach. Na dłoniach mogą pojawiać się kurzajki zwykłe, często w okolicy paznokci lub na grzbietach palców. Zakażenie następuje zazwyczaj przez bezpośredni kontakt ze skórą innej osoby, która ma kurzajki, lub przez dotykanie skażonych powierzchni. Dzieci, które często wkładają ręce do ust, mogą przez to przenieść wirusa na błony śluzowe jamy ustnej, choć jest to rzadsze.
Szczególnie narażone na powstawanie kurzajek są stopy, zwłaszcza podeszwy. Brodawki na stopach, często nazywane kurzajkami podeszwowymi, są zazwyczaj większe, twardsze i mogą być bolesne podczas chodzenia, ponieważ nacisk ciała wciska je do wnętrza skóry. Ich pojawienie się jest ściśle związane z chodzeniem boso w miejscach publicznych, takich jak baseny, sauny, siłownie, szatnie czy wspólne prysznice. Wilgotne i ciepłe środowisko tych miejsc sprzyja przetrwaniu i rozprzestrzenianiu się wirusa HPV. Wirus wnika przez drobne pęknięcia i otarcia na skórze stóp, które są częste ze względu na nacisk i tarcie podczas chodzenia.
- Kurzajki na dłoniach i palcach: często wynik kontaktu z wirusem poprzez bezpośredni dotyk lub skażone przedmioty.
- Kurzajki podeszwowe na stopach: pojawiają się w wyniku chodzenia boso w wilgotnych, publicznych miejscach, takich jak baseny czy szatnie.
- Kurzajki na twarzy i szyi: mogą pojawić się na skutek kontaktu z wirusem przez dotyk lub używanie wspólnych ręczników, zwłaszcza w przypadku osłabionej odporności.
- Kurzajki na narządach płciowych (kłykciny kończyste): są wywoływane przez inne typy wirusa HPV i przenoszone głównie drogą płciową.
- Kurzajki na kolanach i łokciach: częstsze u dzieci, mogą wynikać z kontaktu z podłożem podczas zabawy lub upadków.
Inne lokalizacje, takie jak twarz, szyja, a nawet obszary narządów płciowych, również mogą być dotknięte przez kurzajki, choć są one wywoływane przez różne typy wirusa HPV i mogą przenosić się innymi drogami. Na przykład, kłykciny kończyste, czyli kurzajki na narządach płciowych, są przenoszone głównie drogą płciową. Ważne jest, aby pamiętać, że nawet po wyleczeniu jednej kurzajki, wirus może pozostać uśpiony w organizmie i reaktywować się w przyszłości, zwłaszcza przy ponownym osłabieniu odporności.
Jak naturalnie wzmocnić odporność, by zapobiegać nawrotom kurzajek
Silny układ odpornościowy jest najlepszą bronią przeciwko wirusowi HPV i powstawaniu kurzajek. Istnieje wiele naturalnych sposobów na jego wzmocnienie, które mogą pomóc organizmowi w walce z infekcją i zapobieganiu nawrotom. Kluczową rolę odgrywa odpowiednia dieta, bogata w witaminy i minerały. Szczególnie ważne są witaminy C i D, cynk oraz selen, które wspierają funkcjonowanie komórek odpornościowych. Spożywanie dużej ilości warzyw, owoców, pełnoziarnistych produktów zbożowych, chudego białka i zdrowych tłuszczów dostarcza organizmowi niezbędnych składników odżywczych.
Regularna aktywność fizyczna jest kolejnym filarem zdrowej odporności. Ćwiczenia fizyczne poprawiają krążenie krwi, co ułatwia komórkom odpornościowym dotarcie do potencjalnych ognisk zapalnych i patogenów w całym organizmie. Zaleca się umiarkowaną, regularną aktywność, taką jak spacery, bieganie, pływanie czy jazda na rowerze, przez co najmniej 30 minut dziennie, większość dni w tygodniu. Ważne jest, aby aktywność była dostosowana do indywidualnych możliwości i nie prowadziła do nadmiernego przemęczenia, które może osłabić organizm.
- Zbilansowana dieta: spożywaj dużo warzyw, owoców, pełnoziarnistych produktów, chudego białka i zdrowych tłuszczów.
- Odpowiednie nawodnienie: pij wystarczającą ilość wody każdego dnia, co wspiera procesy metaboliczne i usuwanie toksyn.
- Regularna aktywność fizyczna: ćwicz co najmniej 30 minut dziennie, aby poprawić krążenie i wspierać działanie układu odpornościowego.
- Wystarczająca ilość snu: dąż do 7-9 godzin snu na dobę, ponieważ podczas snu organizm się regeneruje i wzmacnia odporność.
- Zarządzanie stresem: stosuj techniki relaksacyjne, takie jak medytacja, joga czy głębokie oddychanie, aby obniżyć poziom kortyzolu.
- Unikanie używek: ogranicz spożycie alkoholu i papierosów, ponieważ mogą one negatywnie wpływać na funkcjonowanie układu odpornościowego.
Nie można również zapominać o znaczeniu odpowiedniej ilości snu. Podczas snu organizm przeprowadza kluczowe procesy regeneracyjne i naprawcze, a także produkuje cytokiny – białka kluczowe dla odpowiedzi immunologicznej. Dorośli zazwyczaj potrzebują od 7 do 9 godzin snu na dobę. Długotrwały brak snu może znacząco osłabić zdolność organizmu do walki z infekcjami. Podobnie, chroniczny stres może negatywnie wpływać na układ odpornościowy, dlatego ważne jest stosowanie technik relaksacyjnych, takich jak medytacja, joga czy techniki oddechowe, aby utrzymać równowagę psychiczną i fizyczną.
Kiedy warto skonsultować się z lekarzem w sprawie kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi metodami lub dostępnymi bez recepty preparatami, istnieją sytuacje, w których wizyta u lekarza jest absolutnie konieczna. Przede wszystkim, jeśli nie jesteś pewien, czy zmiany skórne, które się pojawiły, to na pewno kurzajki, a nie inne, potencjalnie groźniejsze schorzenia, takie jak znamiona czy zmiany nowotworowe, konsultacja lekarska jest kluczowa. Samodiagnoza może być myląca, a wczesne wykrycie poważniejszych problemów jest niezwykle ważne dla skutecznego leczenia.
Szczególną ostrożność należy zachować w przypadku pojawienia się kurzajek w nietypowych miejscach lub gdy wykazują one niepokojące cechy. Mowa tu o zmianach, które szybko rosną, krwawią, zmieniają kolor, swędzą, są bolesne lub mają nieregularne brzegi. Takie objawy mogą sugerować, że mamy do czynienia z czymś więcej niż tylko zwykłą brodawką. Lekarz, najczęściej dermatolog, będzie w stanie dokładnie ocenić zmianę, zlecić ewentualne badania dodatkowe, takie jak biopsja, i postawić właściwą diagnozę.
- Zmiany skórne, których nie jesteś pewien czy to kurzajki.
- Kurzajki szybko rosnące, krwawiące, swędzące lub bolesne.
- Zmiany o nieregularnych kształtach, kolorach lub z nietypową teksturą.
- Pojawienie się licznych kurzajek w krótkim czasie, co może świadczyć o osłabieniu odporności.
- Kurzajki zlokalizowane w miejscach wrażliwych, takich jak okolice oczu, narządów płciowych lub na twarzy.
- Brak poprawy lub pogorszenie stanu po zastosowaniu domowych metod leczenia.
- Kurzajki u osób z cukrzycą lub obniżoną odpornością, które są bardziej narażone na powikłania.
Warto również zgłosić się do lekarza, jeśli kurzajki nawracają mimo leczenia lub jeśli pojawiają się u osób z obniżoną odpornością, na przykład u pacjentów po przeszczepach narządów, osób zakażonych wirusem HIV lub tych przyjmujących leki immunosupresyjne. W takich przypadkach organizm może mieć trudności z samodzielnym zwalczeniem wirusa HPV, a leczenie może wymagać bardziej specjalistycznego podejścia. Dotyczy to również osób z cukrzycą, u których rany goją się wolniej i istnieje większe ryzyko infekcji.