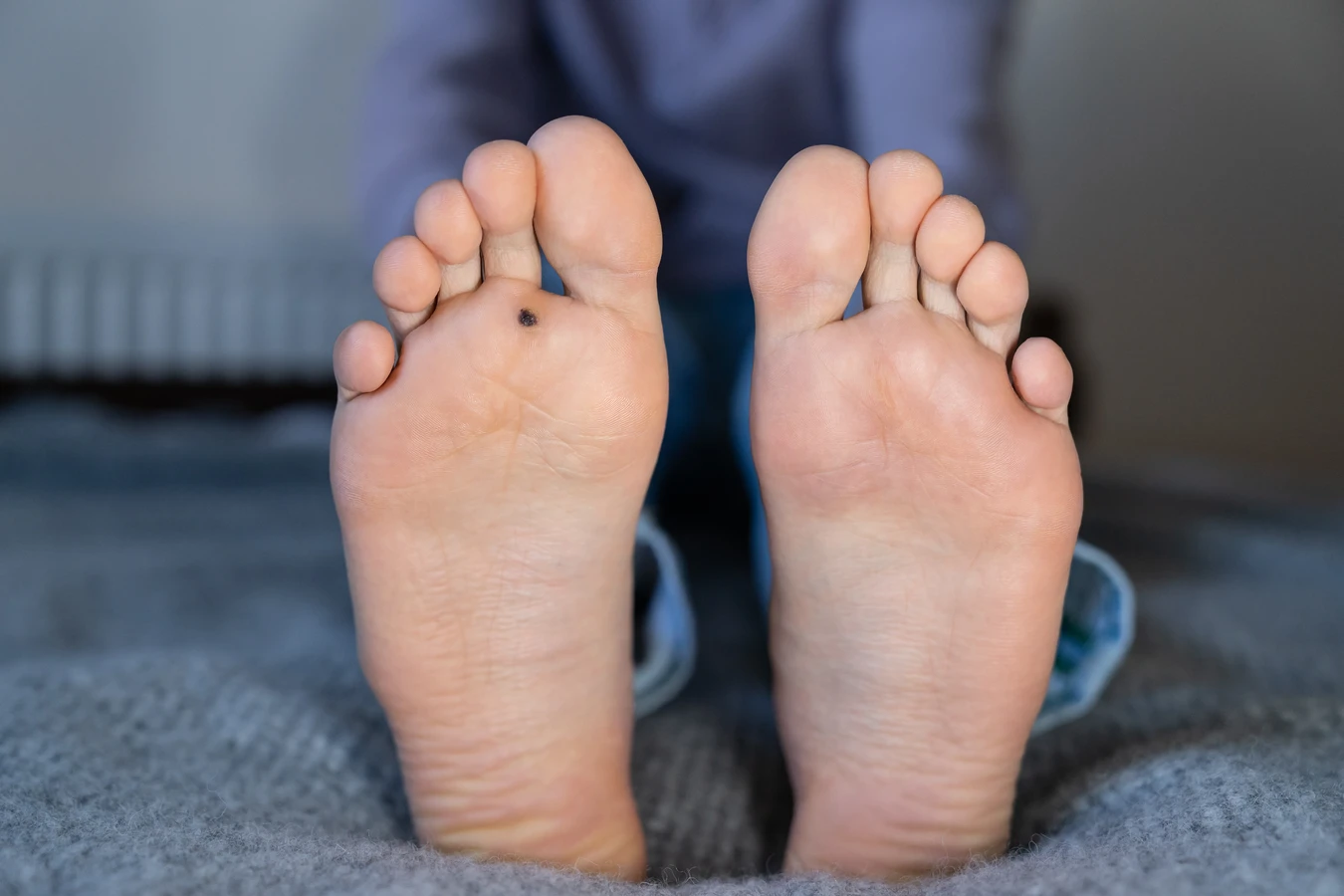
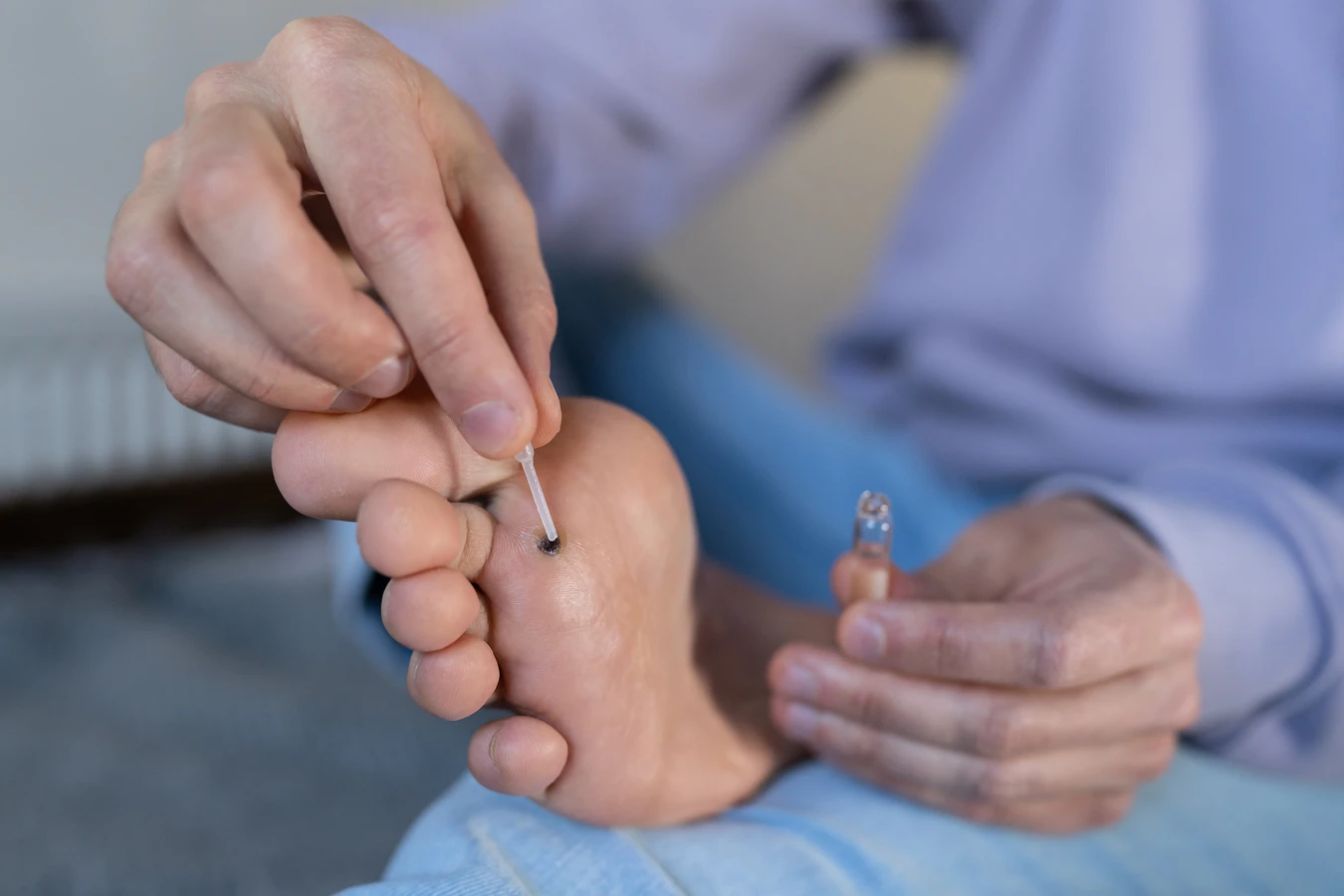
Kurzajki, znane również jako brodawki zwykłe, to powszechnie występujące zmiany skórne, które mogą pojawić się na różnych częściach ciała, choć najczęściej lokalizują się na dłoniach i stopach. Ich etiologia jest ściśle powiązana z wirusem brodawczaka ludzkiego (HPV – Human Papillomavirus). Jest to grupa ponad 150 różnych typów wirusów, z których niektóre mają predyspozycje do infekowania skóry, prowadząc do nieestetycznych narośli. Zrozumienie, z czego robią się kurzajki, wymaga dogłębnego poznania mechanizmu działania tego wirusa.
Wirus HPV przenosi się głównie drogą kontaktową, zarówno bezpośredniego kontaktu skóra na skórę, jak i pośredniego, poprzez dotykanie zanieczyszczonych przedmiotów. Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy. Po wniknięciu do komórek naskórka, wirus zaczyna się namnażać, powodując niekontrolowany wzrost komórek i tworzenie charakterystycznych brodawek. To właśnie te nadmiernie rozmnożone komórki tworzą widoczną kurzajkę.
Nie każdy kontakt z wirusem HPV skutkuje pojawieniem się kurzajek. Odporność organizmu odgrywa kluczową rolę. Osoby z osłabionym układem odpornościowym, na przykład po przebytych chorobach, w trakcie leczenia immunosupresyjnego, czy też osoby starsze i dzieci, są bardziej podatne na infekcję i rozwój brodawek. Wirus HPV preferuje miejsca uszkodzonej skóry, takie jak drobne skaleczenia, otarcia czy pęknięcia. Wnikając przez takie mikrourazy, wirus ma ułatwiony dostęp do komórek naskórka.
Szczególnie narażone na zakażenie są osoby korzystające z miejsc publicznych, gdzie wilgotność sprzyja przetrwaniu wirusa. Baseny, sauny, siłownie, a także wspólne prysznice to potencjalne ogniska zakażenia. W takich miejscach wirus może przetrwać na powierzchniach takich jak podłogi, ręczniki czy sprzęt sportowy. Dotknięcie takiej powierzchni, a następnie przetarcie oka lub nosa, może doprowadzić do zakażenia.
Kluczowym aspektem w procesie powstawania kurzajek jest typ wirusa HPV. Nie wszystkie typy wirusa są bowiem odpowiedzialne za tworzenie brodawek skórnych. Niektóre typy HPV mogą prowadzić do rozwoju brodawek płciowych, a inne są powiązane z rozwojem nowotworów. W kontekście kurzajek mówimy przede wszystkim o typach wirusa, które infekują naskórek i powodują jego nadmierne rogowacenie.
Czynniki sprzyjające rozwojowi kurzajek z czego wynikają
Rozwój kurzajek nie jest jedynie kwestią przypadkowego kontaktu z wirusem HPV. Istnieje szereg czynników, które znacząco zwiększają ryzyko zakażenia i pojawienia się tych nieestetycznych zmian skórnych. Zrozumienie tych czynników jest kluczowe dla profilaktyki i skutecznego zapobiegania nawrotom. Z czego wynikają te sprzyjające okoliczności? Przede wszystkim z osłabienia naturalnych barier ochronnych organizmu oraz specyficznych warunków środowiskowych.
Jednym z najważniejszych czynników jest stan układu odpornościowego. Jak wspomniano wcześniej, osoby z obniżoną odpornością są bardziej podatne na wszelkie infekcje, w tym również na wirusa HPV. Czynniki takie jak przewlekły stres, niedobory żywieniowe, choroby przewlekłe, a także przyjmowanie niektórych leków (np. kortykosteroidów czy leków immunosupresyjnych po przeszczepach) mogą osłabić zdolność organizmu do walki z wirusem. Organizm, który nie jest w stanie efektywnie zwalczać wirusa, pozwala mu na namnażanie się i wywoływanie zmian skórnych.
Wilgotne i ciepłe środowisko stanowi idealne warunki do przetrwania i rozwoju wirusa HPV. Dlatego też baseny, sauny, aquaparki, a także wspólne łazienki i szatnie są miejscami, gdzie ryzyko zakażenia jest znacznie podwyższone. Wirus może przetrwać na mokrych powierzchniach, a następnie łatwo przenosić się na skórę. Noszenie nieoddychającego obuwia, zwłaszcza w ciepłe dni, może przyczynić się do nadmiernego pocenia stóp, tworząc wilgotne środowisko sprzyjające rozwojowi brodawek podeszwowych (tzw. kurzajek na stopach).
Uszkodzenia skóry, nawet te najmniejsze, stanowią „furtkę” dla wirusa. Drobne skaleczenia, otarcia, zadrapania, pęknięcia naskórka, a także suchość skóry sprawiają, że wirus HPV łatwiej wnika do organizmu. Dzieci, które często bawią się na zewnątrz, mogą łatwiej nabawić się drobnych urazów skóry, co czyni je bardziej podatnymi na zakażenie. Podobnie osoby wykonujące prace fizyczne, narażone na częste mikrourazy skóry.
Wspólne korzystanie z przedmiotów osobistego użytku, takich jak ręczniki, klapki czy pilniki do paznokci, jest kolejnym istotnym czynnikiem ryzyka. Dzielenie się tymi przedmiotami z osobą zakażoną może prowadzić do przeniesienia wirusa. Dotyczy to zarówno domowników, jak i osób korzystających z usług salonów kosmetycznych czy podologicznych, jeśli nie przestrzega się tam odpowiednich zasad higieny i sterylizacji narzędzi.
Częste moczenie skóry, na przykład podczas długich kąpieli lub w wyniku pracy w wilgotnym środowisku, może osłabić barierę ochronną skóry, czyniąc ją bardziej podatną na infekcję wirusową. Zmiękczona i nawilżona skóra jest mniej odporna na penetrację wirusa.
Jak wirus HPV powoduje powstawanie kurzajek na twarzy i innych miejscach
Po wniknięciu do naskórka, wirus HPV lokalizuje się w dolnych warstwach skóry, gdzie rozpoczyna swój cykl życiowy. Wirus wykorzystuje mechanizmy komórkowe gospodarza do replikacji swojego materiału genetycznego. Komórki zakażone wirusem HPV zaczynają się nieprawidłowo dzielić. Zamiast normalnego procesu dojrzewania i rogowacenia, komórki te mnożą się w sposób niekontrolowany, tworząc charakterystyczne zgrubienie widoczne na powierzchni skóry – czyli kurzajkę.
Wirus HPV wykazuje tropizm do komórek nabłonka płaskiego, które pokrywają skórę i błony śluzowe. W zależności od typu wirusa i miejsca wniknięcia, kurzajki mogą pojawić się w różnych lokalizacjach. Na twarzy mogą być widoczne jako niewielkie grudki, często o nierównej powierzchni. Na dłoniach i stopach przybierają postać bardziej twardych i zrogowaciałych narośli. Na błonach śluzowych, choć rzadziej, mogą manifestować się jako brodawki płaskie lub o nieco innej morfologii.
Należy podkreślić, że wirus HPV nie krąży we krwi. Infekcja ma charakter miejscowy, ograniczony do komórek naskórka. Wirus pozostaje w komórkach skóry, nawet po zniknięciu widocznej kurzajki. Z tego powodu możliwe są nawroty infekcji w tym samym miejscu, jeśli organizm nie wykształci wystarczającej odporności na dany typ wirusa.
Często spotykanym zjawiskiem jest tzw. auto-inokulacja, czyli przenoszenie wirusa z jednej części ciała na inną poprzez dotykanie. Drapanie kurzajki, a następnie dotykanie innej części skóry, może prowadzić do powstania nowych zmian. Dzieci są szczególnie podatne na ten proces, co często skutkuje pojawieniem się licznych kurzajek w krótkim czasie.
Lokalizacja kurzajek na twarzy może być szczególnie uciążliwa ze względów estetycznych i może prowadzić do dyskomfortu psychicznego. Wirus HPV może infekować skórę wokół oczu, na nosie, policzkach czy brodzie. Zmiany te mogą mieć różny wygląd, od drobnych, płaskich grudek po bardziej wypukłe i szorstkie brodawki.
Profilaktyka i higiena kluczowe dla zapobiegania kurzajkom z czego wynikają
Zapobieganie kurzajkom opiera się przede wszystkim na stosowaniu odpowiednich zasad higieny i profilaktyki. Zrozumienie, z czego wynikają te zalecenia, pozwala na świadome podejście do ochrony przed wirusem HPV. Kluczowe jest minimalizowanie ryzyka kontaktu z wirusem oraz wzmacnianie naturalnych barier obronnych organizmu.
Unikanie kontaktu z osobami z widocznymi kurzajkami jest podstawową zasadą. Jeśli ktoś w Twoim otoczeniu ma brodawki, staraj się unikać bezpośredniego kontaktu skórnego, a także dzielenia się przedmiotami, które mogły mieć kontakt z jego skórą. Dotyczy to szczególnie miejsc publicznych, gdzie higiena może być na niższym poziomie.
Utrzymanie skóry w dobrej kondycji jest niezwykle ważne. Regularne nawilżanie skóry, zwłaszcza w okresach suchych, zapobiega jej pękaniu i mikrourazom, które mogą ułatwić wniknięcie wirusa. Po umyciu rąk należy je dokładnie osuszyć, ponieważ wilgotna skóra jest bardziej podatna na infekcję.
W miejscach publicznych, takich jak baseny, sauny czy siłownie, zawsze należy nosić klapki. Chronią one stopy przed bezpośrednim kontaktem z zakażoną powierzchnią podłogi. Po powrocie do domu należy dokładnie umyć i osuszyć stopy.
Wspólne korzystanie z przedmiotów osobistego użytku jest odradzane. Dotyczy to ręczników, obuwia, narzędzi do manicure i pedicure, a nawet przedmiotów, które mają kontakt z błonami śluzowymi. Jeśli korzystasz z usług salonów kosmetycznych lub podologicznych, upewnij się, że stosują one odpowiednie procedury sterylizacji narzędzi.
Wzmocnienie układu odpornościowego jest kluczowe w walce z wszelkimi infekcjami. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie chronicznego stresu to czynniki, które pozytywnie wpływają na funkcjonowanie układu odpornościowego. Silny organizm jest w stanie skuteczniej zwalczać wirusa HPV.
Szczepienia przeciwko wirusowi HPV są dostępne i zalecane, szczególnie dla młodych osób, zanim rozpoczną aktywność seksualną. Choć szczepionki te głównie chronią przed typami wirusa odpowiedzialnymi za raka szyjki macicy i inne nowotwory, mogą również zmniejszać ryzyko infekcji niektórymi typami HPV powodującymi brodawki skórne.
Szczepienia przeciw HPV i ich rola w zapobieganiu kurzajkom
Szczepienia przeciwko wirusowi brodawczaka ludzkiego (HPV) odgrywają coraz większą rolę w profilaktyce zdrowotnej, wykraczając poza ochronę przed nowotworami. Chociaż głównym celem tych szczepień jest zapobieganie rakowi szyjki macicy, rakowi odbytu, gardła oraz brodawkom płciowym, mają one również znaczenie w kontekście zapobiegania kurzajkom skórnym. Zrozumienie ich roli jest ważne dla pełnej oceny skuteczności tej formy profilaktyki.
Obecnie dostępne na rynku szczepionki przeciw HPV są ukierunkowane na ochronę przed najczęściej występującymi i najbardziej niebezpiecznymi typami wirusa. Wśród nich znajdują się również typy HPV, które są odpowiedzialne za powstawanie brodawek zwykłych, czyli potocznie nazywanych kurzajkami. Szczepienie może zatem znacząco zredukować ryzyko zakażenia tymi typami wirusa.
Należy jednak pamiętać, że wirus HPV istnieje w wielu różnych odmianach, a szczepionki nie chronią przed wszystkimi z nich. Obecne preparaty zazwyczaj obejmują ochronę przed kilkoma, kilkunastoma lub nawet kilkudziesięcioma typami wirusa. Oznacza to, że po szczepieniu nadal istnieje pewne ryzyko zakażenia innymi typami HPV, które mogą powodować kurzajki. Niemniej jednak, znacząco zmniejsza się ogólne ryzyko infekcji wirusowych przenoszonych drogą kontaktową.
Szczepienia przeciw HPV są najbardziej skuteczne, gdy są podane przed pierwszą ekspozycją na wirusa, dlatego też są zalecane przede wszystkim dzieciom i młodzieży. Programy szczepień obejmują zazwyczaj dziewczynki i chłopców w wieku około 11-12 lat, z możliwością podania szczepionki do 26. roku życia. W niektórych krajach programy szczepień są rozszerzane na starsze grupy wiekowe.
Decyzja o szczepieniu powinna być podjęta po konsultacji z lekarzem, który może przedstawić szczegółowe informacje na temat korzyści i potencjalnych skutków ubocznych. Pomimo że szczepionka jest bezpieczna i skuteczna, ważne jest, aby być świadomym wszystkich aspektów. Szczepienie nie zwalnia z przestrzegania zasad higieny osobistej, które nadal pozostają kluczowe w zapobieganiu kurzajkom i innym infekcjom.
Warto podkreślić, że nawet osoby zaszczepione powinny być czujne i reagować na pojawienie się niepokojących zmian skórnych. Wczesne wykrycie i leczenie kurzajek jest ważne nie tylko ze względów estetycznych, ale także po to, aby zapobiec ich rozprzestrzenianiu się i dalszej auto-inokulacji. Szczepienie jest potężnym narzędziem profilaktycznym, ale powinno być uzupełniane o świadome zachowania i dbałość o zdrowie.
OCP przewoźnika w kontekście przenoszenia wirusa HPV i kurzajek
W kontekście przenoszenia wirusa HPV i powstawania kurzajek, warto zwrócić uwagę na pewne aspekty związane z odpowiedzialnością cywilną przewoźnika (OCP). Chociaż głównym zagrożeniem związanym z OCP jest szkoda wyrządzona pasażerom lub ich mieniu w wyniku wypadku lub zdarzenia drogowego, teoretycznie można rozważyć sytuacje, w których higiena w środkach transportu publicznego mogłaby odgrywać rolę w rozprzestrzenianiu się infekcji. Z czego wynika takie potencjalne powiązanie?
Przewoźnicy mają obowiązek zapewnić bezpieczne i higieniczne warunki podróżowania. Zaniedbania w zakresie utrzymania czystości w pojazdach, takich jak autobusy, tramwaje czy pociągi, mogą potencjalnie przyczynić się do zwiększonego ryzyka przenoszenia różnych patogenów, w tym wirusa HPV. Dotyczy to zwłaszcza powierzchni, z którymi pasażerowie mają częsty kontakt, takich jak poręcze, siedzenia czy uchwyty.
Jeśli pasażer z aktywną infekcją wirusa HPV dotknie zanieczyszczonej powierzchni, a następnie inna osoba z uszkodzoną skórą (np. z drobnym zadrapaniem) zetknie się z tą samą powierzchnią, istnieje teoretyczne ryzyko przeniesienia wirusa. W szczególności w zatłoczonych pojazdach, gdzie kontakt jest częstszy, a warunki higieniczne mogą być trudniejsze do utrzymania, takie ryzyko może być nieco wyższe.
Należy jednak zaznaczyć, że udowodnienie bezpośredniego związku między zaniedbaniami w zakresie OCP przewoźnika a pojawieniem się kurzajek u konkretnej osoby jest niezwykle trudne, jeśli nie niemożliwe. Wirus HPV jest bardzo powszechny, a przeniesienie go może nastąpić w wielu różnych miejscach, nie tylko w środkach transportu publicznego. Trudno jest jednoznacznie wskazać, że to właśnie środek transportu był źródłem infekcji.
Mimo to, przewoźnicy powinni dbać o wysokie standardy higieny w swoich pojazdach, regularnie dezynfekując powierzchnie wspólnego użytku. Jest to nie tylko kwestia spełnienia wymogów prawnych dotyczących OCP, ale także budowania zaufania pasażerów i zapewnienia im komfortowych warunków podróżowania. Dobre praktyki higieniczne mogą przyczynić się do ogólnego zmniejszenia ryzyka przenoszenia infekcji.
Ważne jest, aby pasażerowie również stosowali się do podstawowych zasad higieny, takich jak mycie rąk po podróży, unikanie dotykania twarzy i ust, a także reagowanie na pojawienie się niepokojących zmian skórnych. W ten sposób można minimalizować ryzyko zakażenia, niezależnie od okoliczności i potencjalnych zaniedbań ze strony przewoźnika.